Más Informaciones

La determinación de la tipificación sanguínea, un aspecto crucial en la medicina transfusional y la práctica médica en general, es un proceso esencial para asegurar la compatibilidad entre donantes y receptores de sangre. La identificación precisa del tipo de sangre de un individuo, que se establece mediante la clasificación de los antígenos presentes en la superficie de los glóbulos rojos, es fundamental para prevenir reacciones inmunológicas adversas en transfusiones sanguíneas y para el éxito de los trasplantes de órganos.
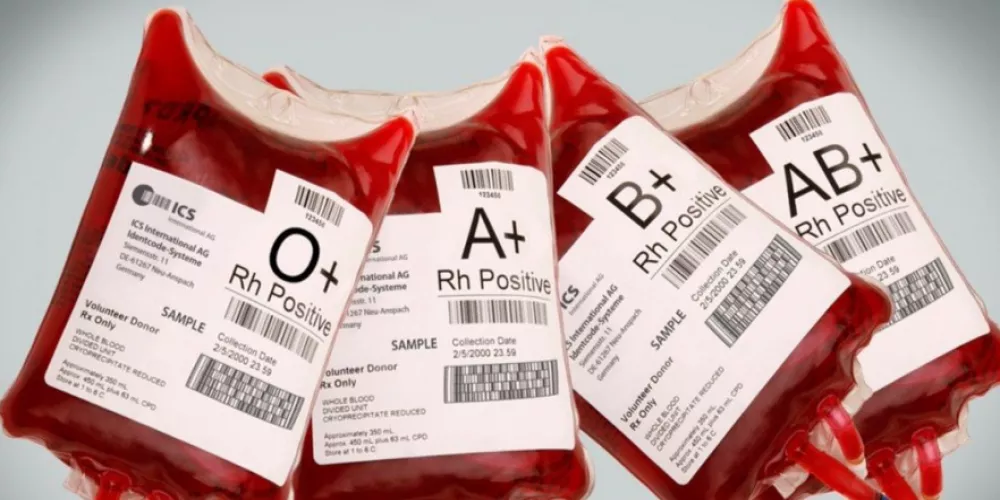
La tipificación sanguínea se realiza mediante la determinación de los antígenos del sistema de grupos sanguíneos ABO y Rh, los cuales son los más importantes en términos de compatibilidad sanguínea. En el sistema ABO, existen cuatro tipos principales de sangre: A, B, AB y O. Estos tipos se determinan por la presencia o ausencia de antígenos específicos en la superficie de los glóbulos rojos, así como por la presencia de anticuerpos en el plasma sanguíneo. Las personas con sangre tipo A tienen antígenos A en la superficie de sus glóbulos rojos y anticuerpos anti-B en su plasma. De manera similar, aquellos con sangre tipo B tienen antígenos B en sus glóbulos rojos y anticuerpos anti-A en su plasma. Aquellos con sangre tipo AB tienen ambos antígenos A y B en la superficie de sus glóbulos rojos, mientras que las personas con sangre tipo O no tienen ninguno de estos antígenos en sus glóbulos rojos, pero tienen anticuerpos anti-A y anti-B en su plasma.
Por otro lado, el sistema Rh se refiere a la presencia o ausencia del antígeno Rh (también conocido como factor Rh) en la superficie de los glóbulos rojos. Las personas que tienen este antígeno se clasifican como Rh positivas, mientras que aquellas que carecen de él se clasifican como Rh negativas.
La determinación del tipo de sangre se puede realizar mediante diferentes métodos, incluyendo pruebas serológicas en el laboratorio, como la aglutinación en lámina y la aglutinación en tubo, así como pruebas de genotipado molecular que detectan los genes responsables de los antígenos sanguíneos.
En la mayoría de los casos, la tipificación sanguínea se lleva a cabo durante los exámenes médicos de rutina o antes de procedimientos médicos que involucran transfusiones de sangre, como cirugías o tratamientos para condiciones médicas específicas. Además, es fundamental para garantizar la seguridad de las transfusiones sanguíneas y minimizar el riesgo de reacciones adversas, como la hemólisis o la enfermedad hemolítica del recién nacido.
Además de su importancia en la medicina transfusional, la tipificación sanguínea también desempeña un papel crucial en otros campos, como la obstetricia, donde se utiliza para prevenir complicaciones en el embarazo, y en la medicina forense, donde puede ayudar en la identificación de individuos en casos de desastres o crímenes.
En resumen, la determinación del tipo de sangre es un procedimiento fundamental en la práctica médica, que permite garantizar la seguridad y la compatibilidad en transfusiones sanguíneas y otros procedimientos médicos. Con una comprensión clara de los sistemas de grupos sanguíneos ABO y Rh, así como de los métodos utilizados para su determinación, los profesionales de la salud pueden proporcionar una atención médica óptima y segura a los pacientes en diversas situaciones clínicas.